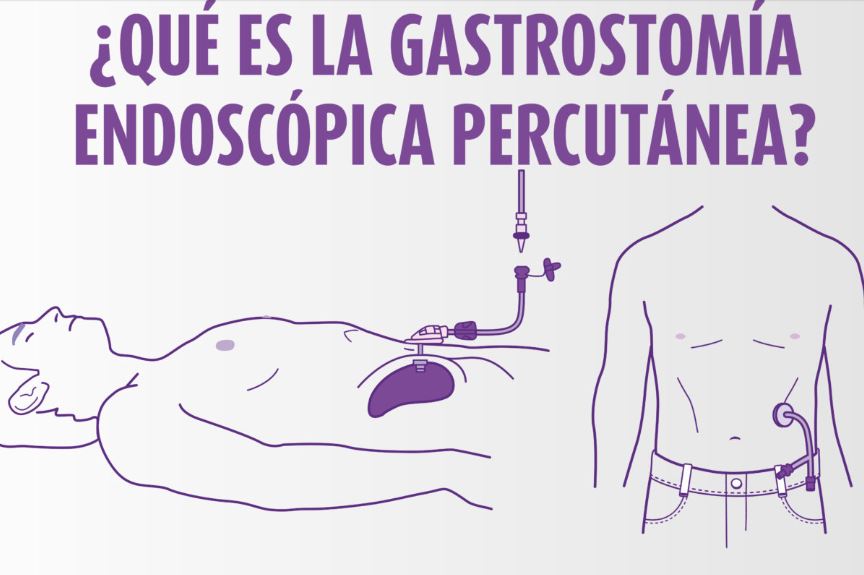
¿Qué es la gastrostomía endoscópica percutánea?
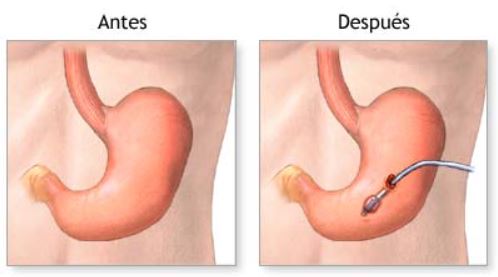
La gastrostomía endoscópica percutánea (GEP) consiste en la colocación mediante endoscopia de una sonda o tubo en el estómago a través de la pared abdominal.
Se usa fundamentalmente para administrar alimentación a pacientes con disfagia (dificultad para tragar los alimentos) debida a un problema mecánico o neurológico y que se suponga puedan tener una adecuada esperanza de vida.
Está técnica fue introducida en la práctica clínica en 1980 por los cirujanos pediátricos americanos Ponsky y Gauderer. Ha sustituido a la gastrostomía quirúrgica (GQ), pues presenta menos complicaciones, pudiendo realizarse en la mayoría de los casos sin anestesia general, en una sala de endoscopia. Es además un procedimiento rápido, de bajo coste y con escasas complicaciones graves. Además es de fácil cuidado y posibilita su mantenimiento durante largos períodos de tiempo.
¿Cuándo se recomienda la colocación de una GEP?
Tiene como objetivo principal cubrir las necesidades nutricionales y farmacológicas por tiempo prolongado en pacientes que tienen dificultad en ingerir alimentos por boca o en tragar alimentos por problemas mecánicos o neurológicos.
Ventajas de la sonda de gastrostomía endoscópica percutánea
Aunque la colocación de una sonda nasogástrica (SNG) es más común en ciertos casos, la GEP presenta varias ventajas:
- La GEP elimina la necesidad de tener una sonda pasando por la nariz y la garganta, lo que puede resultar más cómodo para el paciente, especialmente a largo plazo.
- Al evitar el paso por la nariz, se reduce el riesgo de irritación nasal, sangrado o lesiones en la mucosa nasal.
- Al colocar el tubo directamente en el estómago, se reduce el riesgo de que la comida o líquido pase accidentalmente hacia las vías respiratorias, lo que puede provocar aspiración pulmonar.
- Al estar la sonda en el vientre del paciente y tapada por la ropa, afecta menos desde el punto de vista psicológico al paciente que una SNG, pudiendo mejorarle la calidad de vida.
- En pacientes con trastornos de la deglución severos o prolongados, la GEP puede ser más segura que una SNG, ya que reduce el riesgo de que la sonda se desplace o se obstruya.
- Para pacientes que necesitan alimentación enteral a largo plazo, la GEP puede proporcionar una solución más estable y duradera que una SNG, que a veces puede requerir cambios frecuentes.
En resumen, la GEP puede ser preferible en ciertos casos debido a sus ventajas en comodidad, seguridad y facilidad de uso a largo plazo en comparación con la colocación de una sonda nasogástrica.
Colocación de una sonda de gastrostomía endoscópica percutánea (GEP)
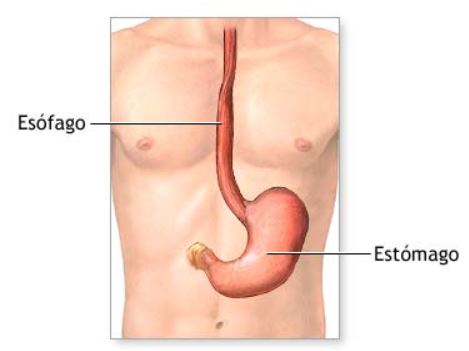
- Anatomía normal: El estómago enlaza el esófago con el intestino delgado, funcionando como un reservorio crucial para los alimentos antes de su paso al intestino delgado.
- La colocación de una sonda gástrica puede ser una recomendación en los siguientes casos:
- Enfermedades congénitas que afectan la boca, el esófago o el estómago, como la atresia esofágica o la fístula esofágica.
- Dificultades en la succión y/o deglución, como puede ocurrir en pacientes debilitados debido a un accidente cerebrovascular o demencia.
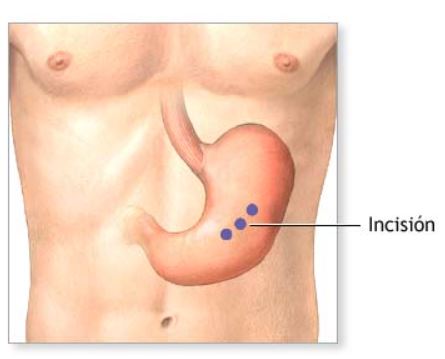
- Realización de la incisión: Se efectúa una pequeña cortadura en el lado izquierdo del abdomen mientras el paciente se encuentra bajo anestesia general, asegurando que esté completamente dormido y sin experimentar dolor.
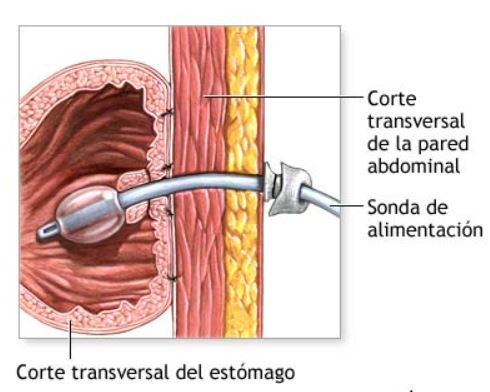
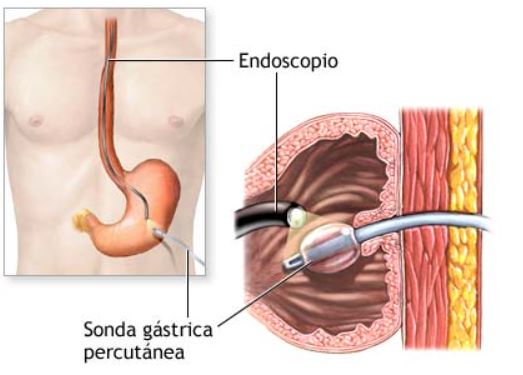
- El procedimiento de la GEP consiste en la inserción de un tubo pequeño, hueco y flexible en el estómago. Este tubo, también conocido como sonda, tiene una punta de balón o acampanada. En primer lugar, se sutura el estómago alrededor de la sonda y se cierra la incisión. Alternativamente, los tubos de gastrostomía pueden ser colocados con la ayuda de un endoscopio, lo que requiere una incisión mucho más pequeña. Este método se conoce como colocación de tubos de gastrostomía por endoscopía percutánea (PEG por sus siglas en inglés). Durante la colocación por endoscopía percutánea, se administra anestesia local en lugar de anestesia general. Un endoscopio se introduce por la boca, se desciende por el esófago y se posiciona en el estómago. Esto permite al cirujano visualizar la pared estomacal a través de la cual se pasará la sonda gástrica percutánea. Bajo la observación directa del endoscopio, se introduce la sonda gástrica a través de una incisión muy pequeña en la piel del abdomen y se lleva al estómago. Una vez dentro, se infla el balón en el extremo de la sonda para asegurar su posición. Este enfoque de colocación de sondas gástricas percutáneas ofrece la ventaja de evitar el uso de anestesia general y la necesidad de realizar una incisión grande.
- Después de la operación, es importante proporcionar los cuidados adecuados. La cicatrización en el estómago y el abdomen suele tardar entre cinco y siete días. Para aliviar el dolor moderado, se pueden administrar analgésicos según sea necesario. Durante al menos 24 horas después de la cirugía, el paciente recibirá alimentación por vía intravenosa. Una vez que se escuchen sonidos intestinales, se comenzará a introducir alimentos gradualmente. Se iniciará con una dieta líquida clara y se aumentará de manera progresiva según la tolerancia del paciente. Es fundamental seguir este proceso de alimentación gradual para asegurar una recuperación óptima.
Componentes de la sonda de GEP
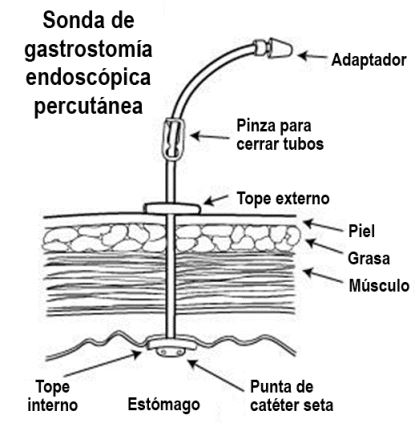
- Dos pequeños discos que se encuentran en el interior y el exterior de la abertura de la gastrostomía (o estoma) en su pared estomacal. Estos discos evitan que la sonda de alimentación se mueva. El disco exterior está muy cerca de la piel.
- Una pinza para cerrar la sonda de alimentación.
- Un dispositivo para sujetar o fijar la sonda a la piel cuando no se está alimentando.
El botón gástrico
Normalmente a los 6 meses de colocación de la gastrostomía, ésta se sustituye por un botón gástrico. Este consiste en un tubo pequeño de gastrostomía hecho de silicona, que se adapta a la piel, y que consta de un botón interno con válvula antirreflujo y con diferentes longitudes, con el fin de adaptarse de forma exacta al trayecto de la gastrostomía.
Al igual que la sonda, es un mecanismo que hace posible que el paciente se alimente, se hidrate y reciba medicación. Pero tiene la ventaja de que existe menos incidencia de reflujo que con el tubo de gastrostomía. Además, hace más fácil las alimentaciones y el cuidado, y permite un mayor confort y movilidad del paciente, generando una sustancial mejora en su calidad de vida. Existen diferentes medidas que se adaptan a cada paciente.
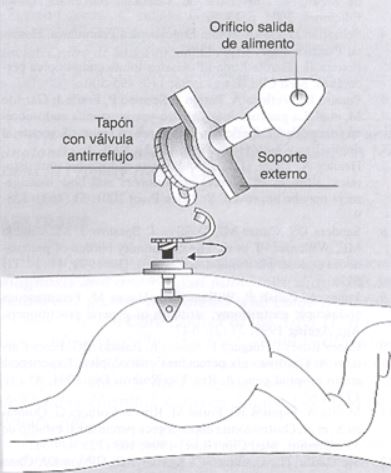
¿Cómo funciona el botón gástrico?
Cuando se utiliza un botón gástrico, este se vuelve prácticamente invisible al quedar al nivel de la piel. Durante los procesos de alimentación, hidratación o administración de medicamentos, se inserta una sonda que se conecta al sistema correspondiente. Una vez finalizado el procedimiento, la sonda se retira, se limpia el acceso, se cierra y la persona puede retomar sus actividades cotidianas sin interrupciones.
Medidas higiénicas y cuidados a domicilio del botón gástrico
Hay que cuidar tres elementos
Cuidados del estoma
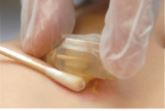
- Limpiar a diario la zona alrededor del botón con agua tibia y jabón, con movimientos circulares y de adentro hacia fuera.
- Secar con precaución la zona alrededor del botón para evitar complicaciones. Puede ser útil emplear un bastoncillo de algodón.
- Chequear que la zona alrededor del botón no esté enrojecida o inflamada o dolorida.
- Si fuera así, contactar al médico de cabecera /
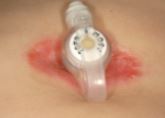
Cuidados del botón
Cuando el botón se utilice diariamente
- Dar una vuelta entera al botón una vez al día.
- Comprobar que el tapón está bien cerrado cuando no se utilice.
- Verificar el volumen de agua en el balón una vez al mes. Para ello, conectar una jeringa a la válvula del balón y quitar el agua del balón. Si la cantidad es menor que la que se puso el día del cambio, llenar la jeringa con la cantidad de agua que falte e introducirla nuevamente en el balón.
- La válvula del balón debe estar bien limpia para que funcione correctamente.

Si el botón se utiliza ocasionalmente
- Chequear semanalmente que el botón no esté obstruido
Cuidados de las extensiones de alimentación
Se realizan dos tipos de limpieza de las extensiones.
Publicidad
- Una limpieza externa, que se realiza todos los días con agua tibia y jabón neutro.
- Una impieza interna, que se efectúa después de cada comida, y que consiste en pasar agua por las extensiones hasta que no queden restos de alimento.
El botón requiere de ellas sin excepción para poder alimentar y medicar al paciente.
Administración del alimento
- Se recomienda que en el momento de la alimentación el paciente esté incorporado (mínimo 45º), siendo conveniente mantener esta posición durante una hora después de comer.
- En caso de que no pudiera incorporarse, se recomienda dar el alimento muy lentamente.
- Conectar la extensión al botón, haciendo coincidir la raya negra de la extensión con la raya negra del botón, y girar la extensión una vuelta.
- La administración del alimento con jeringa debe ser lenta. El médico (o dietista) serán los responsables de informar acerca de la cantidad y el ritmo.
- El alimento debe estar a temperatura ambiente. No calentarlo, y si está en la heladera, sacarlo una hora antes de administrarlo.


- Limpiar bien todo el material utilizando agua y jabón. Para facilitar el paso del alimento, empapar el émbolo de la jeringa con aceite de oliva.
Administración de la medicación

¿Cuánto dura el uso del botón gástrico?
El botón gástrico puede ser implantado de manera permanente o temporal, dependiendo de la situación y la evolución de la enfermedad de cada paciente. En términos generales, este tipo de acceso puede mantenerse durante más de un año antes de necesitar ser sustituido, y en ese caso, el médico no necesitará realizar una nueva intervención endoscópica o quirúrgica. Una vez que se haya realizado la cirugía inicial, el proceso de reemplazo se simplifica considerablemente.
¿Esto quiere decir que no podrá volver a alimentarse por la boca?
Todo dependerá de la razón detrás de la colocación del botón gástrico. En muchos casos, se instala temporalmente como una medida de alimentación, especialmente en personas con disfagia u otras condiciones que temporalmente les impiden alimentarse oralmente. En tales situaciones, un equipo terapéutico compuesto por logopedas, nutricionistas y otros profesionales médicos trabajará para abordar el problema de la deglución y facilitar la alimentación oral. Sin embargo, en otros casos, su uso será permanente, especialmente en enfermedades neurodegenerativas como la ELA u otras condiciones similares.
¿Se puede realizar cualquier tipo de actividad con el botón gástrico?
El paciente podrá realizar las actividades habituales en cuanto se sienta capaz de realizarlas.
La higiene bucal
La higiene bucal es muy importante cuando se tiene colocado un botón gástrico.
Pacientes colaboradores con la higiene bucal
- El paciente debe cepillarse los dientes y la lengua con pasta de dientes dos veces al día, como mínimo.
- Debe enjuagarse con agua y una solución antiséptica (ojo, se debe tener cuidado de no tragársela).

Pacientes no colaboradores con la higiene bucal
- El paciente debe estar inclinado hacia delante durante la limpieza de la boca.
- No utilizar pasta de dientes
- Cepillar a diario con agua y, durante una semana al mes, con Clorhexidina (antiséptico)
Retiro accidental del botón gástrico
- Si se salió con el balón inflado se debe vaciar el balón. Luego se introduce el botón por el estoma y se vuelve a inflar el balón con la misma cantidad de agua que al principio. Se debe de todas formas consultar luego con el hospital u sanatorio de referencia.
- Si se rompió el balón se debe volver a iel botón por el estoma (para evitar el cierre de estoma), sujetándolo con una gasa y cinta médica. Acudir luego al hospital en cuanto sea posible.
- El botón se cambia cada 4 meses y se realiza en el hospital donde se trata al paciente.
En el mercado existen diversas sondas de sustitución o emergencia que se pueden comprar en farmacias. Las extensiones también pueden comprarse en farmacias.